Infarctul miocardic este una dintre cele mai periculoase boli ale sistemului cardiovascular, cu o rată a mortalității de până la 35%. Sunt convins că indicatorii statistici pot fi îmbunătățiți semnificativ dacă pacienții au abilități simple în recunoașterea semnelor de patologie și acordarea primului ajutor. Aici vreau să vorbesc despre principalele simptome clinice ale bolii, diagnostic și tratament. Această cunoaștere poate într-o zi să salveze vieți.
Ce este
Să începem cu definiția. Infarctul miocardic este o necroză a mușchiului inimii care rezultă dintr-o încălcare acută a alimentării cu sânge a organului. Principalul factor este durata ischemiei. Dacă durerea cauzată de lipsa de nutriție a inimii depășește 15-20 de minute, atunci modificările ireversibile nu pot fi evitate. În 99,9% din cazuri, se dezvoltă infarctul ventricular stâng, deoarece el este cel care preia întreaga sarcină principală.
După volumul țesuturilor implicate, se disting următoarele:
- infarct focal mare sau miocardic cu o undă de q;
- mic infarct focal sau miocardic fără undă q.
În prezența unei unde Q pe o electrocardiogramă, patologia se numește Q-infarct miocardic.
Cauze
În mod normal, inima primește sânge prin vasele coronare.
Există o serie de factori din cauza cărora hemodinamica poate fi afectată:
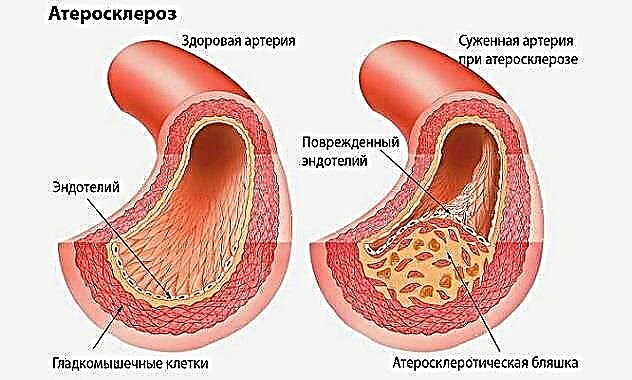
- Leziune aterosclerotică a arterelor coronare care alimentează inima. Pe lângă îngustarea lumenului vaselor, se observă ulcerația plăcilor și impunerea de mase trombotice în aceste focare, care agravează și mai mult situația, ducând la ocluzie aproape completă.
- Tromboză arterială acută. Cheagurile de sânge se formează cel mai adesea în venele extremităților inferioare pe fondul inactivității fizice prelungite sau a venelor varicoase.
- Spasm prelungit al patului coronarian, care apare pe fundalul unui întreg spectru de patologii ale sistemului nervos central (traume cranio-cerebrale, stres sistematic, nevroză etc.)
Medicii identifică, de asemenea, o serie de factori de risc care contribuie la dezvoltarea catastrofei vasculare:
- Diabet;
- hipertensiune arterială sau hipertensiune arterială simptomatică;
- obiceiuri proaste (fumatul, abuzul de alcool și droguri);
- obezitatea (indicele de masă corporală peste 30);
- stil de viata sedentar;
- dislipidemie (creșterea colesterolului total și a colesterolului LDL);
- gen masculin;
- peste 45 de ani.
Pentru mai multe informații despre factorii de risc și despre cum să îi faceți față, urmați linkul.
Sunt sigur că aveți cel puțin câteva dintre aceste criterii. Dacă nu sunt eliminate la timp (majoritatea dintre ele pot fi corectate), atunci în viitor o astfel de complicație formidabilă precum infarctul miocardic nu poate fi evitată. Vă rugăm să nu uitați că, cu cât se începe profilaxia mai devreme, cu atât este mai mic riscul de a dezvolta o patologie gravă.
Clasificare
Principiile sistematicii acestei boli sunt multe și diferă în diferite țări. Să ne oprim asupra principalelor tipuri care au importanță practică.
În funcție de stadiul de dezvoltare a necrozei, se disting următoarele etape:
- Cel mai acut - până la 6 ore de la începutul dezvoltării. În această perioadă se poate încerca eliminarea cauzei ocluziei arterelor coronare, ceea ce va duce la restabilirea completă a activității vitale a cardiomiocitelor.
- Acut - 6 ore până la 2 săptămâni.
- Subacută - de la 14 zile la 2 luni.
- Perioada de cicatrizare. Durează până la 5-10 ani, în unele cazuri poate fi observat pe viață.
Clasificarea bolii după etape se bazează pe semnele ECG. Ne vom ocupa mai târziu de complexitățile diagnosticului.
Din păcate, statisticile arată că a doua opțiune apare doar în 20% din cazuri. Cu o leziune mică, funcțiile miocardice nu sunt practic afectate, iar probabilitatea de a dezvolta complicații fatale (anevrism cu tamponada cardiacă, insuficiență cardiacă acută) este aproape de zero. Toți pacienții revin rapid la viața lor normală. Au fost momente când au fugit singuri din departament.
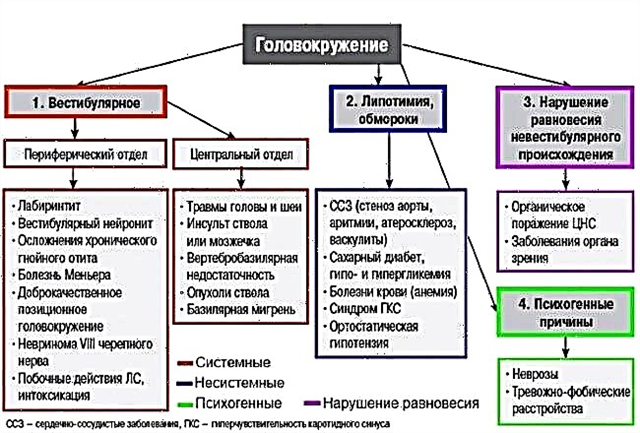
Tabloul clinic
Simptomatologia bolii este extrem de diversă.
În perioada prodromală (cu câteva ore înainte de complicațiile vasculare), pacienții pot fi deranjați de:
- criza hipertensivă;
- un atac de angină pectorală instabilă (dacă există antecedente de boală cardiacă ischemică);
- episoade de aritmii;
- modificări ale stării generale (agitație, dureri de cap ascuțite, transpirație excesivă).
Orice modificare a stării organismului (mai ales la vârsta de 45 de ani și în prezența unor boli cardiovasculare grave) ar trebui să alerteze. Întotdeauna recomand pacienţilor mei aflaţi în astfel de situaţii să renunţe la tot, să se aşeze sau să se întindă pe pat, apoi să le măsoare tensiunea arterială şi pulsul. Dacă există încălcări, luați medicamentele adecvate recomandate în prealabil de medicul curant sau sunați o ambulanță.
Tabloul clinic tipic este similar la aproape toți pacienții.
Durere
Sindromul de durere este intens și este întotdeauna localizat în spatele sternului. Iradierea poate fi observată în umărul și antebrațul stâng, scapula. Mai rar, se dezvoltă disconfort în gât și regiunea epigastrică.
Un semn important este durata durerii peste 15 minute și absența completă sau parțială a efectului luării „nitroglicerinei”. Dacă aveți simptome similare, sunați imediat o ambulanță. În niciun caz nu trebuie să luați analgezice. Ele pot estompa tabloul durerii și pot oferi o stare de bine aparentă în care necroza continuă să progreseze asimptomatic.
Disfuncția inimii
În cazul infarctului miocardic care formează q, pot apărea semne de insuficiență cardiacă de la dimensiuni mici (respirație scurtă de până la 40 de mișcări respiratorii pe minut, tuse neproductivă cu dungi de sânge) sau mari (edem la picioare, paloarea pielii, acrocianoză, episoade de pierdere a cunoştinţei) a circulaţiei.
În zona de necroză, există adesea zone de conducere a impulsurilor, care asigură contracția și relaxarea organului.
ECG pentru infarctul miocardic
În acest caz, se observă cel mai adesea următoarele:
- extrasistolă;
- fibrilatie atriala;
- blocare AV de orice grad;
- insuficienta cardiaca.
Practica arată că, odată cu dezvoltarea unor astfel de complicații, probabilitatea unui rezultat fatal crește de mai multe ori, deoarece hemodinamica locală și generală este afectată semnificativ.
Un mare pericol este reprezentat de formele atipice de infarct miocardic:
- Abdominale - durere în abdomenul superior, greață, vărsături, balonare. Semnele seamănă cu exacerbarea gastritei sau pancreatitei.
- Astmatic. Cu această opțiune, dificultățile de respirație crește rapid, asemănând cu simptomele astmului bronșic.
- Nedureroasă. Pacienții au doar slăbiciune și diverse manifestări ale complicațiilor (schimbarea culorii pielii, deprimarea conștienței). Tipic pentru persoanele cu diabet.
- Cerebral - amețeli, tulburări de conștiență, delir, halucinații.
- Periferic. Cu această formă, durerea în regiunea inimii este complet absentă, dar poate fi observată în alte părți ale corpului: degetul mic stâng, maxilarul inferior, coloana cervicotoracică.
- Edematos... În câteva minute, umflarea picioarelor și a cavităților interne crește odată cu dezvoltarea ascitei, hepatomegaliei.
În prezența patologiilor din partea sistemului cardiovascular, orice modificare a comportamentului corpului ar trebui să vă alerteze. Deși frecvența de dezvoltare a unor astfel de forme este scăzută (în ultimul an am întâlnit aproximativ 20 de astfel de pacienți, ceea ce reprezintă 1-2% din fluxul total de solicitanți), nu se poate ignora.
Diagnosticare
Metoda principală pentru recunoașterea bolii este ECG, care poate fi efectuat după sosirea unei ambulanțe.
Punctele de aplicare a electrozilor la efectuarea unei electrocardiograme
Modificările curbei diferă în funcție de stadiul infarctului miocardic.
Perioadă | Manifestări |
Cel mai ascuțit | Ridicarea segmentului ST, unda Q rămâne pozitivă. |
Picant | Apariția Q patologic, o scădere a amplitudinii undei R, o încetinire a creșterii segmentului ST în comparație cu etapa anterioară. T este fie netezit (situat pe izolinie) fie negativ. |
Subacută (momentul debutului modificărilor cicatriciale) | Unda Q rămâne, ST ajunge într-o poziție normativă (pe linie), T este puternic negativ. |
Cicatricial | Prezența lui Q, unda T revine treptat la izolinie. |
Consultanță de specialitate
Acum există multe brățări electronice, care, pe lângă faptul că arată timpul și numărarea pașilor, vă permit să înregistrați un ECG în mai multe derivații (de regulă, în două). Punctele de aplicare ale electrozilor sunt prezentate în fotografie.
Dacă doriți să recunoașteți singur infarctul miocardic, atunci comparați dacă linia de pe electrocardiogramă este ca spatele unei pisici, unde unda R este capul pisicii, segmentul ST este spatele și partea dreaptă a conturului T este coada căzută. Aruncă o privire la imagini. Este destul de simplu, nu-i așa? Q-infarctul miocardic va diferi numai în prezența unui val patologic.
Identificarea localizării focarului de necroză este de mare importanță. Este ușor de detectat prin înregistrarea modificărilor de mai sus la anumite clienți potențiali:
- perete lateral - I, aVL, V5, V6;
- partiție - V3;
- regiunea anterioară - I, V1 și V2;
- perete inferior - II, III, avF;
- sus - V
Pe parcurs, la studierea electrocardiogramei se determină diverse tulburări de ritm.
Trebuie remarcat faptul că un atac de cord fără undă q are unele diferențe. Tensiunea (distanța de ridicare sau coborâre) a elementelor ECG este mult mai puțin pronunțată, iar semnul principal al unei leziuni focale mari (Q) este absent.
Diagnosticul de laborator
Există și alte metode de a confirma diagnosticul. Acestea includ:
- Hemoleucograma completă (există leucocitoză, VSH crescut);
- Testul cu troponina este un marker al necrozei musculare striate. Cu toate acestea, va fi, de asemenea, pozitiv dacă vreun mușchi scheletic este afectat.
Ambele metode pot confirma prezența infarctului miocardic numai după 6-8 ore și se efectuează la nivel de spitalizare după internarea pacientului.
Diagnosticul instrumental
De obicei, problema nu se limitează doar la testele de laborator. Ajutor suplimentar poate fi oferit de coronografie - injectarea unui agent de contrast în arterele coronare, care este vizualizată pe o radiografie. Metoda vă permite să evaluați localizarea leziunii, gradul de ocluzie, precum și să luați o decizie cu privire la un tratament suplimentar.
Primul ajutor
Dacă dumneavoastră sau cei dragi aveți o situație neplăcută similară, nu intrați în panică.
Există o serie de lucruri pe care le puteți face pentru a vă ameliora starea generală:
- Sunați echipa de ambulanță.
- Așezați pacientul pe un pat cu tăblia ridicată sau puneți perne sub spate și gât.
- Expune pieptul, deschide ferestrele. Ai nevoie de cât mai mult aer proaspăt posibil.
- Dați Nitroglicerină sau Nitrospray sub limbă la fiecare 5 minute. Este important să vă asigurați că controlați presiunea înainte de o nouă doză de medicamente nitro. Dacă este sub 100/60 mm. rt. Artă. sau aproape de aceste cifre, atunci furnizarea de medicamente ar trebui întreruptă. De asemenea, este necesar să se monitorizeze ritmul cardiac, astfel încât să nu depășească 100 de bătăi/min.
- Dați aspirină în doză de 300 mg.
În niciun caz nu trebuie să utilizați analgezice și alte medicamente. Ele pot distorsiona imaginea durerii și pot duce la consecințe mai grave.
Tratament
Dacă specialiștii după examinare și ECG au diagnosticat: „Infarct miocardic”, atunci ei spitalizează de urgență pacientul, oferind îngrijiri de urgență într-un cărucior medical:
- „Acid acetilsalicilic” 0,3 dacă nu a fost administrat anterior;
- "Bisoprolol" 0,0125;
- „Morfină” 1 ml soluție 1% - pentru a calma durerea;
- "Atropină" 0,1% 1 ml - cu semne de hipotensiune arterială și bradicardie;
- "Clopidogrel" 0,3;
- „Heparină” - 70 de unități pentru fiecare kilogram din greutatea corporală a pacientului, dar nu mai mult de 4.000 de unități;
- terapia cu oxigen – pentru dificultăți de respirație sau alte semne de insuficiență respiratorie.
Pacientul este transportat la secția de terapie intensivă a spitalului de chirurgie cardiacă. Dacă au trecut mai puțin de 6 ore de la momentul infarctului, se efectuează tromboliza sistemică sau locală. La o dată ulterioară, grefarea bypassului coronarian sau stadializarea peretelui.
Terapia simptomatică este prescrisă în spital.
Metode de tratament:
- Prevenirea dezvoltării aritmiilor. Utilizați b-blocante ("Metoprolol", "Atenolol", "Carvedilol"), antagoniști ai canalelor de calciu ("Verapamil", "Amiodarona", "Nifedepină").
- Prevenirea complicațiilor tromboembolice (heparină, Ksarelto, Kleksan).
- Ameliorarea durerii (fentanil și droperidol).
- Prevenirea ischemiei miocardice repetate („Nitroglicerină”, „Dinitrat de izosorbid”).
După părăsirea terapiei intensive (2-3 zile), se prescrie o dietă strictă cu scăderea volumului alimentelor și a conținutului de calorii. Sunt excluse alimentele picante, prajite, grase. Mesele ar trebui să fie frecvente - de până la 6-8 ori pe zi.
Experiența personală a arătat că pacienții care nu au încercat să oprească singuri durerile anginoase, dar au căutat urgent ajutor medical, au șanse mai mari la un rezultat favorabil. În 10% din cazuri, se observă recuperarea completă a mușchiului inimii.
Exemplu clinic
Există situații în care tabloul clinic al infarctului miocardic este atât de prost exprimat încât pacienții nu îi acordă importanța cuvenită și nu caută ajutor de la specialiști.
Pacientul D. 59 ani. A venit la mine la o programare cu plângeri de dureri frecvente în piept, apariția edemului picioarelor și creșterea volumului abdomenului, dificultăți de respirație la mers pe distanțe scurte.
Examenul fizic a evidențiat creșterea tensiunii arteriale (165/105 mm Hg), acrocianoză, edem la picioare și ascită. Inimile se aud în plămâni (părți inferioare), accent II ton peste aortă. Marginea stângă a inimii este deplasată spre stânga (2 cm în afară de linia media-claviculară).
În timpul examinării s-a pus diagnosticul: „IHD. Angina de efort stabilă. 3FK. Starea după infarct miocardic. GB 3 linguri. AG 2 linguri. P4. H2b. LVD, microalbuminurie".
Metodele fundamentale de diagnosticare au fost:
- ECG (supraîncărcare a inimii drepte, LVH, modificări cicatrici după infarct miocardic);
- Echo-KG (hipokinezia pereților anteriori și laterali ai ventriculului stâng, LVD și LVH);
- OAM (microalbuminurie - 0,03 g/l);
- radiografia simplă a OGK (congestie în plămâni, CTE crescut).
Se pare că pacientul în trecut (acum aproximativ 4-5 ani) a suferit un infarct miocardic cu afectare a părții anterolaterale a ventriculului stâng. Nu s-a prescris nicio terapie, zonele cardiace au încetat să funcționeze adecvat, ceea ce a dus la stagnarea în cercurile mici și mari ale circulației sanguine din cauza remodelării masive a miocardului. Medicamente recomandate: "Enalapril", "Hidroclorotiazidă", "Nitroglicerină - pentru durerea din spatele sternului", "Dinitrat de izosorbid", "Mesidol", "Curantil". O astfel de terapie va încetini modificările patologice și va prelungi viața pacientului.
Astfel, patologia este o problemă serioasă care poate lua o viață umană. În cazul infarctului miocardic, confirmat în special de o abundență de semne clinice, ar trebui să începeți urgent să acordați primul ajutor, apelând anterior o echipă de medici. Doar acțiunile încrezătoare și calmul deplin dau speranță pentru succes.